MRIの基本画像所見の特徴
MRIの各種画像には特徴があり、それを知っておくことは、理解にとても役立ちます。脳梗塞の急性期の診断に、MRIの拡散強調画像が必須の検査となっています。その拡散強調画像が、肺癌をはじめ多くの悪性腫瘍の診断に役立つことは、大変興味深いことと思います。
MRI検査には、次の特徴があります。
- 放射線被曝がない。
- 骨の内部、軟部組織、靭帯の状態、臓器および腫瘍を含めた病変を画像化できる。
- 多様な断面図が得られ、撮影条件を変えて、いくつかの異なる情報により、病変の質的診断が可能である。
- 造影剤を使用しなくても、血管像の描出が可能である。
MRIの撮影法(シークエンス)別の特徴は次の通りです。
- T1強調画像 [T1 WI(Weighted Imaging)]:水や液性成分・嚢胞は黒く、脂肪・造影剤は白く見え、解剖学的構造が分かりやすい。
- T2強調画像 [T2 WI(Weighted Imaging)]:脂肪組織だけでなく、水や液性成分・嚢胞も白く見えます。腫瘍はやや白く見えます。出血は黒く見えるため、急性期の病変が分かりやすい。
- 拡散強調画像(DWI:Diffusion-Weighted Imaging):本来あるはずの水の動きが止まった部分を強調=脳梗塞の急性期診断に有効です。
水分子の拡散運動を画像として反映させています。腫瘍・梗塞・炎症などの病変はこの拡散運動が小さくなるということが分かっており、この状態を画像化することによって、これらの病変を検出することができます。
従来は、脳梗塞の診断に広く用いられてきましたが、近年RI装置の進歩は著しく、全身に応用することが可能になりました。
特に悪性腫瘍の検出に威力を発揮し、非常に注目されています。MRIは小さいものが見えやすい(空間分解能が高い)ため、拡散強調画像を中心に撮影することで、早期がんが高感度に発見されています。これまで描出が難しかった肝臓・腎臓・膀胱などの腫瘍も、より高い精度で検査できます。
デメリットとして、拡散強調画像は悪性腫瘍だけに特異的ではなく、ひ臓・卵巣・リンパ節などの正常組織や、炎症・膿瘍・良性腫瘍なども高信号に描出されるため、誤陽性に注意が必要です。
- MR血管撮影:血管だけを抽出するので、血管自体の閉塞や新生血管が分かる。
MRI画像の解釈方法
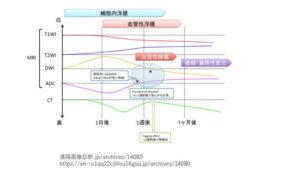
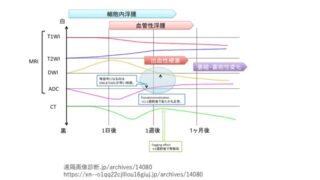
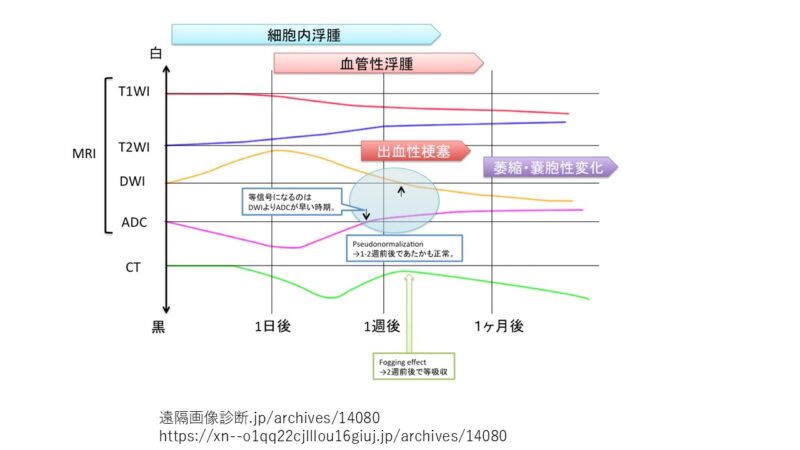
- 拡散強調画像(DWI)高信号かつADC map 低信号=脳梗塞(など拡散制限)の可能性あり。
- 拡散強調画像(DWI)高信号かつADC map 高信号〜等信号=脳梗塞(などの拡散制限)はなし。
- 拡散強調画像(DWI)で高信号でも脳梗塞でない場合がある。
- 古い脳梗塞があると、新しい脳梗塞がないのに、拡散強調画像(DWI)で高信号になることをT2 shine throughという。T2 shine throughでは、DWIでの高信号は、拡散の低下のためではなく、T2 WIの高信号の影響である。
- 脳梗塞であるかどうかを鑑別するには、ADC mapを参考にする。解釈のポイント
- ADC mapで低信号になると、脳梗塞の可能性がある
- 頭部以外では、拡散強調画像が高信号になる悪性腫瘍や膿瘍などとの鑑別が問題になることがある。
- その場合でも、ADC mapやT2強調画像を参考にして信号パターンから判断する。
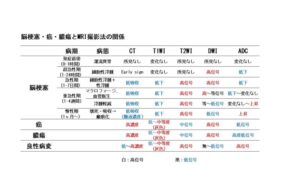
MRIでは、いくつかの異なった画像を組み合わせることで、脳梗塞の発生時期、病変の悪性・良性の鑑別診断ができることが分かります。